



 有临
有临
 2022.05.26
2022.05.26
 1989
1989
抗肿瘤药物可导致多种肾病及电解质紊乱,包括细胞毒性药物、分子靶向药物以及免疫治疗药物等。这些药物都可通过不同机制影响肾小球、肾小管、肾间质组织或肾脏微血管系统,临床表现可能为无症状的血清肌酐升高和电解质紊乱,也可能为急性肾损伤(AKI)。AKI可导致治疗剂量强度下降、缓解率降低、疾病控制持续时间缩短、死亡率升高、住院时间延长。
肾脏的生理解剖与肾毒性机理
肾脏通过尿的形成方式将体内代谢废物(如尿素、肌酐和尿酸))排泄出去,同时对水盐代谢和离子(如钠、钾和氢)平衡发挥调节作用,从而维持机体内环境理化性质的相对稳定。肾脏所分泌的激素参与调节全身及肾脏的血流动力学(肾素、前列腺素和缓激肽),红细胞的生成(促红细胞生成素),以及钙、磷和骨的代谢(1,25-二羟维生素D3或骨化三醇)。
肾脏有两个主要的药物排泄途径:肾小球滤过和肾小管分泌。肾小球滤过对非蛋白结合的小分子(即能通过肾小球毛细血管壁的分子)的排泄发挥主要作用。此类分子若在循环中与蛋白结合则不能滤过;若这些药物通过肾脏排泄,则在近端小管分泌进入尿液。
肾脏作为药物毒性的重要靶器官,是由其解剖结构和生理功能方面的特点决定的。当肾脏受损时,就无法排出体内多余的尿液和废物,进而血液中的电解质(如钾和镁)都会升高。下图列举了肾脏生理解剖情况与药物肾毒性间的关系:
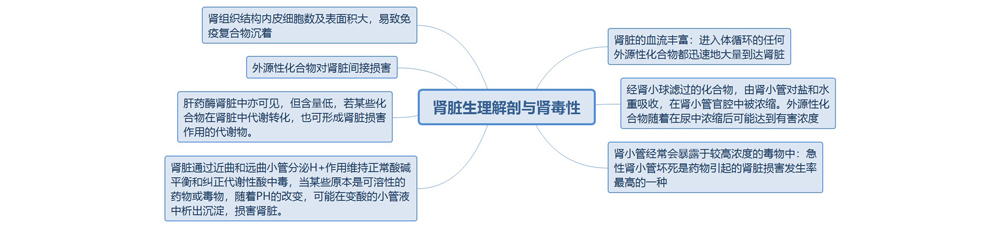
导致肾毒性的危险因素
血管内容量不足,可由外部丢失或体液隔离(如腹水或水肿)引起,是抗肿瘤药物潜在肾毒性的最常见诱因之一。
存在或不存在肾功能障碍的患者同时使用造影剂或肾毒性非化疗药物,例如某些抗生素(如氨基糖苷类)、非甾体类抗炎药和质子泵抑制剂。
继发于肿瘤的尿路梗阻。
特发性的肾性肾脏病,与其他合并症、年龄或癌症本身相关的肾性肾脏病。
肾功能的评估
肾脏疾病可能有多种不同的临床表现。一些存在与肾脏直接相关的症状(血尿、腰痛)或肾外症状(水肿、高血压和尿毒症)。然而,很多时候没有症状,在常规检查中才发现血清肌酐(SCr)浓度升高或尿液分析结果异常。
如尿蛋白阳性提示可能患有肾炎、高血压或糖尿病肾病、或者肿瘤性疾病导致肾病等;亚硝酸盐阳性提示可能存在尿路感染;尿糖阳性提示血糖水平较高或肾小管损伤;尿酮体阳性提示存在脂肪分解,多见于饥饿性酮症、或糖尿病酮症、高渗性昏迷等糖尿病的严重并发症;尿红细胞增多提示肾炎或泌尿系的结核、结石、肿瘤等疾病。
肾小球滤过率(GFR)等于所有具备功能的肾单位滤过率的总和,可以粗略估计有功能肾单位的数量。GFR下降意味着基础疾病有所进展或者出现了有叠加效应且常常可逆的问题,比如容量不足所致的肾脏灌注降低。GFR估算常用的方法为测定肌酐清除率,并将其带入基于血清肌酐的估算方程,如Cockcroft-Gault公式。
肾毒性导致的剂量调整通常基于两个因素:GFR估计值,其可作为有功能肾单位的数量指数,以及药物毒性的临床征象评估(如中性粒细胞减少、血小板减少)。
抗肿瘤靶向药物报告的 肾脏毒性相关的不良事件
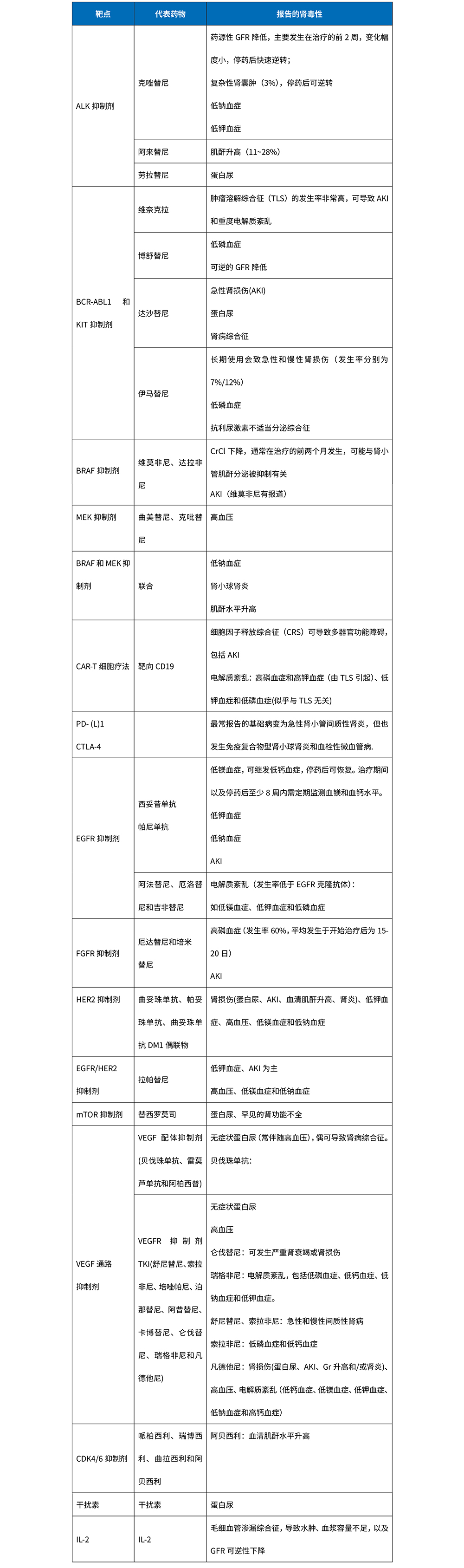
参考文献:
1.Janak B. Patel; Amit Sapra.Nephrotoxic Medications.https://www.ncbi.nlm.nih.gov/books/NBK553144/
2.Mark A. Perazella. “Pharmacology behind Common Drug Nephrotoxicities”CJASN December
2018, 13 (12) 1897-1908; DOI:https://doi.org/10.2215/CJN.00150118
3.Mark A. Perazella. “Onco-Nephrology: Renal Toxicities of Chemotherapeutic Agents”CJASN October 2012, 7 (10) 1713-1721; DOI:https://doi.org/10.2215/CJN.02780312
4.https://www.uptodate.cn.化疗相关肾毒性及肾功能不全患者的用药剂量调整:常规细胞毒性药物
5.https://chemocare.com/chemotherapy/side-effects/nephrotoxicity-renal-toxicity.aspx