



 有临
有临
 2024.04.03
2024.04.03
 884
884
RECIST1.1是衡量肿瘤对治疗反应的标准方法,它提供了客观标准来确定肿瘤是消失、缩小、保持不变还是变大,在疗效评估中分别称为完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)和疾病进展(PD)。本文我们将介绍在使用RECIST1.1时要遵循的几个原则。
01. 基线期
基线选择“靶病灶”
最好选择边界清楚、易于测量的大病灶进行测量,每个器官最多两个,整个研究最多五个靶病灶。
南晓敏 撰写 / 秦维伟 审核
淋巴结病灶
最大短轴直径超过15mm,可作为靶病灶;短径<10mm为正常,短径为10-15mm的淋巴结为病理性淋巴结,但并不适合选做靶病灶,可以记录为非靶病灶。
可选作非靶病灶的其他情况
不可测量的病变,如软脑膜疾病、腹水、积液、炎症性乳腺疾病和皮肤或肺部淋巴管受累。病灶位于已进行局部区域治疗的区域(如接受过介入治疗或放疗后的病灶)。具有其他随访标准的肿瘤,如Glives治疗期间的淋巴瘤或GIST肿瘤,HCC,恶性脑肿瘤等。不含软组织成分的骨病灶。
测量边界包含强化边缘
强化边缘通常代表活的肿瘤组织,当病灶具有强化边缘时,测量时应将其包含在最长直径中。
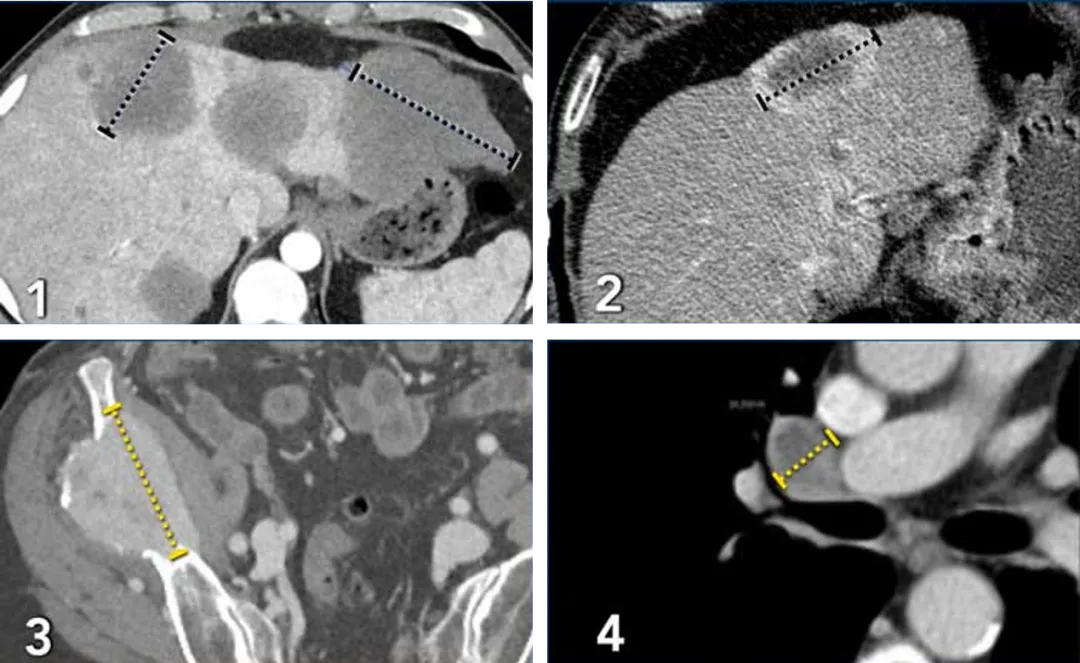
一名71岁男性,腹部增强CT检查显示食管神经内分泌肿瘤的肝转移,
动脉期(左)更清楚地显示出环形强化边缘,测量时应将其包含在最长径的测量值中。
间皮瘤的测量
依靠测量最长直径来评估肿瘤疗效有个特殊情况,就是恶性胸膜间皮瘤,由于该肿瘤一般呈非球形生长,这导致对其进行长轴测量来随访病变变得非常困难,因此,我们一般不测病变的最长径,而是测量垂直于胸壁的肿瘤厚度,研究证实该测量值与肿瘤疗效有很好的相关性,通常推荐在三个不同层面的两个位置测量垂直于胸壁或纵隔的肿瘤厚度。
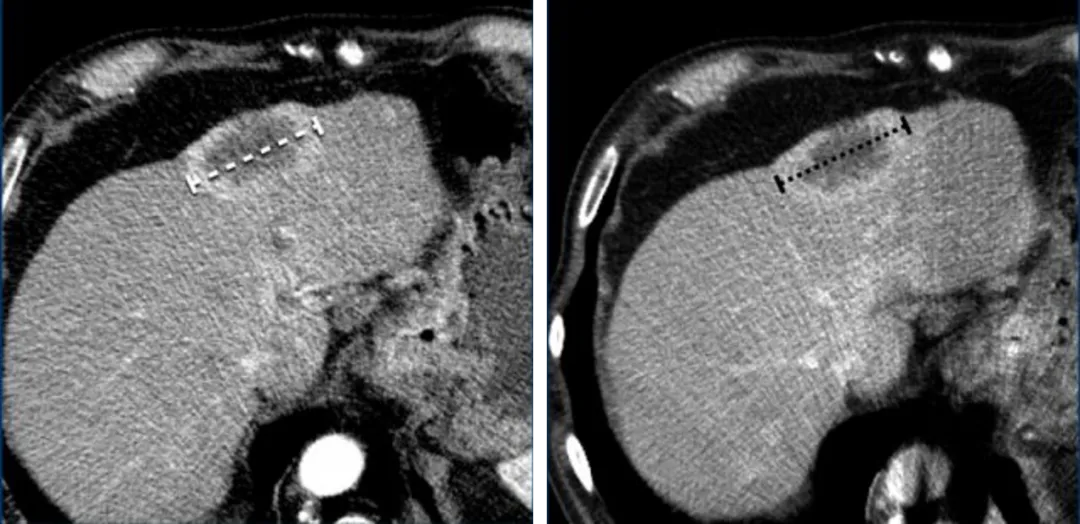
一名69岁男性恶性胸膜间皮瘤患者的增强CT图像,根据RECIST1.1测量恶性胸膜间皮瘤,在三个不同层面的两个位置测量垂直于胸壁或纵隔的肿瘤厚度,并且最好在上胸部层面进行测量。
不可测量的病变
癌性淋巴管炎(左)和腹水(右)均属于不可测量病变,一般记录为非靶病灶,并在后续访视中判断是否存在或消失。
骨转移
在整个访视期间,骨转移的外观一般会发生改变,但大小通常保持不变,因此骨转移通常被认为是不可测量的病变。根据RECIST1.1,只有具有可识别的软组织成分的溶骨性病灶或混合性溶骨性病灶才能被视为是可测量病变。
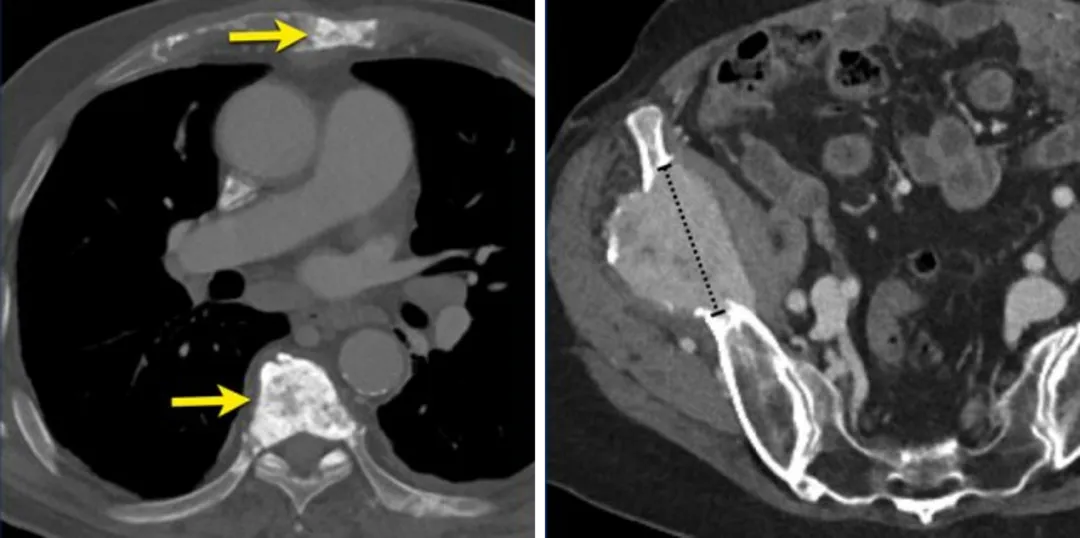
一名80岁男性患者CT图像(左),非小细胞肺癌并成骨性骨转移,这种病变属于不不可测量病变。另一名69岁女性患者CT图像(右),右髂骨发生溶骨性转移,这种病灶属于可测量病灶,可以选作靶病灶。
些最大的病灶不是可重复测量性最好的病灶
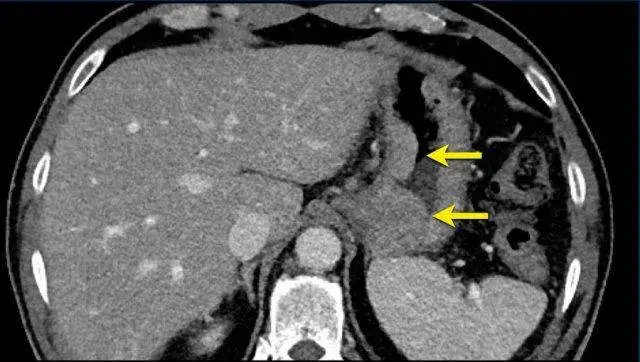
一名61岁的男性,患有胃癌并淋巴结转移,腹部CT图像显示胃壁可见一个比较大的分叶状肿瘤,
在后续检查中,肿瘤位置、形态会随呼吸及胃蠕动发生改变,可重复测量性较差,
因此,这种移动性肿瘤不适合选作靶病灶,但可以作为非靶病灶来评估。
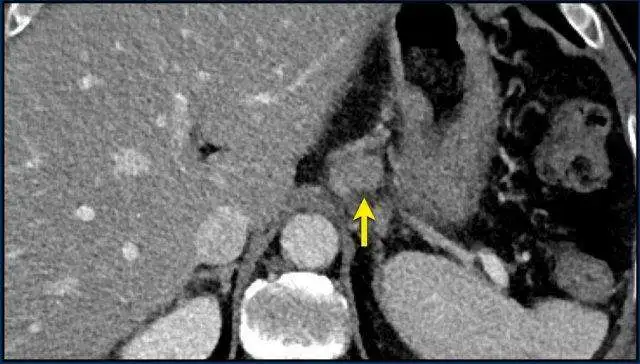
上一张图像同一患者,在CT图像的其他层面,可以看到肿大的淋巴结,这更适合选做靶病灶(黄箭)。
计算最长直径的总和
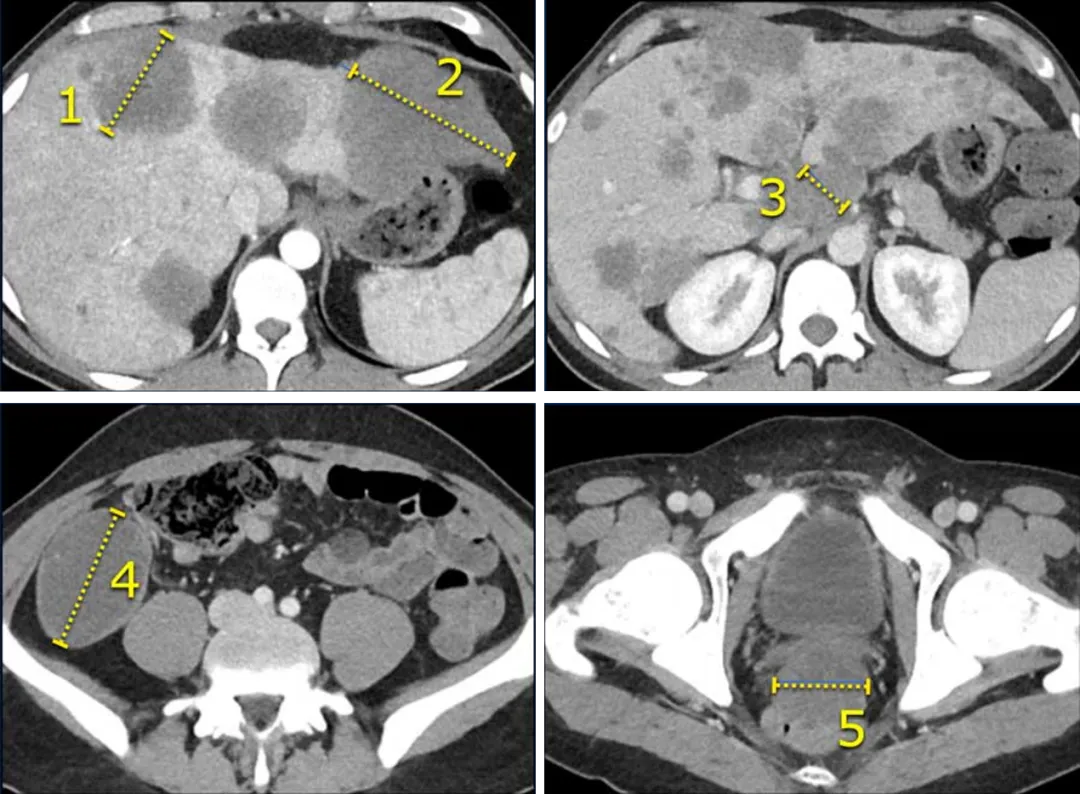
一名28岁男性,患有阑尾神经内分泌癌伴肝、淋巴结和腹膜转移,选取的5个靶病灶及其测量长径值。
记录非靶病灶组
非靶病灶是指不符合靶病灶标准的肿瘤相关的其他所有病灶,如胸腔积液、腹水和粟粒性肺转移,或因达到最大5个靶病灶数量而多余的可测量病灶。我们无需测量这些病灶,只需在评估中记录它们,然后在后续访视中评估它们是否存在或消失。
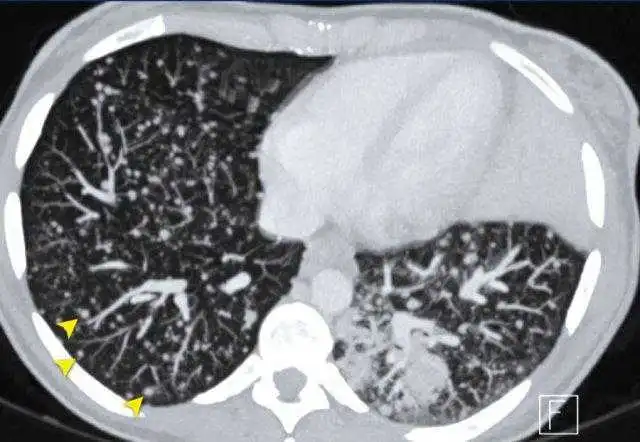
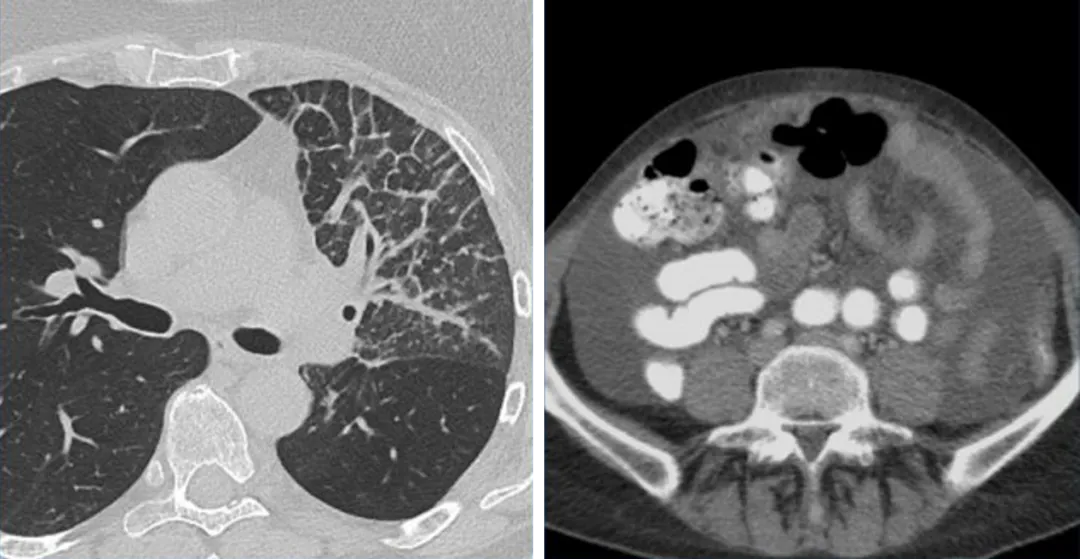
一名34岁女性患有卵巢癌粟粒性肺转移,胸部CT肺窗的MIP图像显示肺内多发转移瘤,
但病灶都太小不能选作靶病灶,可以记录为一个非靶病灶组来评估。
02. 后续访视
后续访视应使用与基线扫描相同的成像方式,并使用相同的成像参数,如相同的层厚以及强化方式等。
识别并测量靶病灶
在随访期间不能更改靶病灶或非靶病灶:“一旦成为靶病灶,就永远是靶病灶”;不要更改先前访视的测量值;不要在射频消融或冷冻消融治疗后测量病灶,因为消融后的肿瘤通常是大于原始肿瘤的;不要将“新”硬化性骨病灶视作疾病进展,因为它们可能是在基线时即存在但未检测到的溶骨性病灶,治疗后发生了成骨性改变。
如果在随访期间靶病灶的最长直径的方向发生了变化,也应测量其实际的最长直径(如下图)。
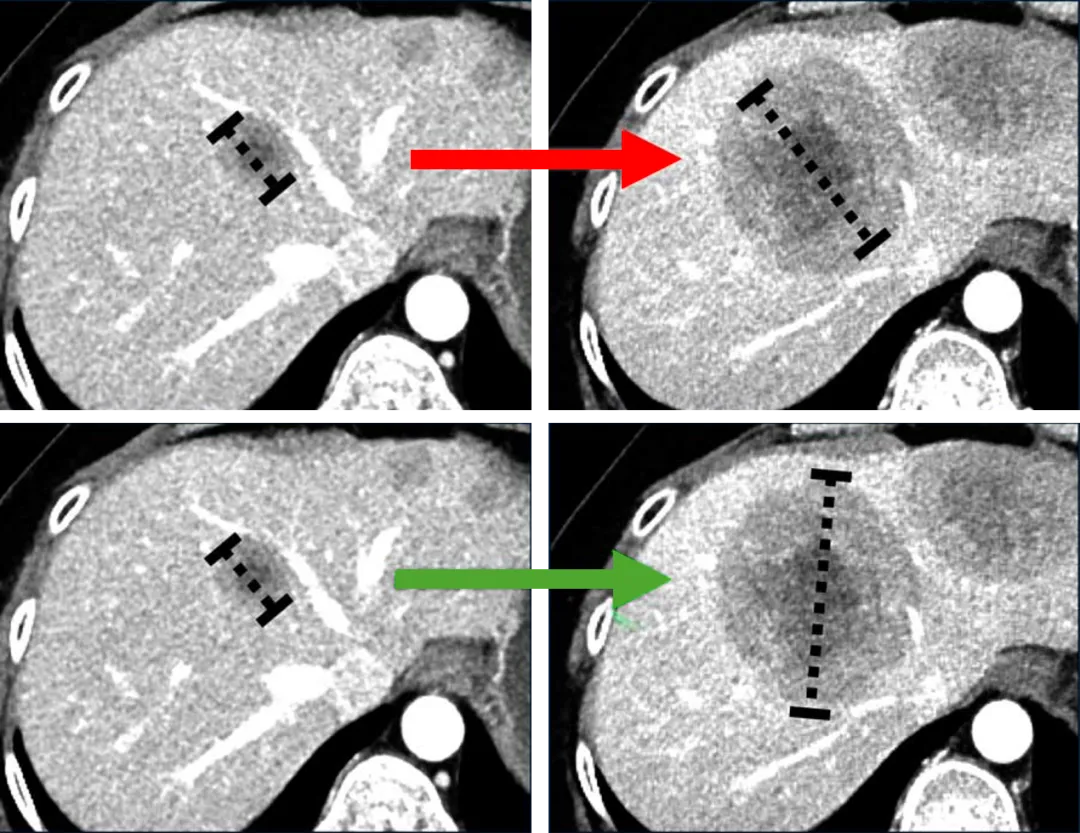
在这种情况下,如果在后续使用相同的测量方向(红箭),则测量值比实际偏小,应该使用下排测量方式(绿箭)。
病灶分裂
如果病灶在基线后的访视中分裂成多个病变,则应计算分裂后所有病变的最长径总和(SLD)。反之亦然,如果病灶融合,则仅测量融合病灶的最长直径。同样情况,淋巴结后续发生分裂或融合,也应如上测量其最长短径。

太小而无法测量
如果靶病灶消失,则测量值记录为0mm;如果病灶太小而无法测量,则默认其长径为5mm(CT检查为5mm层厚时),以避免因测量不准确而导致的疗效误判。
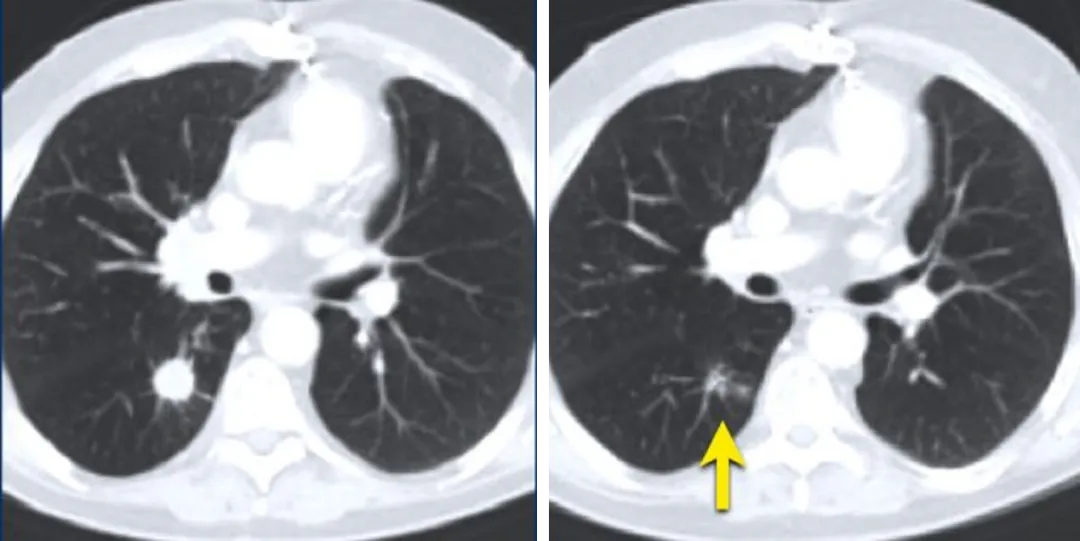
在基线时,右侧肺癌最长直径大于10mm,选作靶病灶,在后续访视病灶长径减小,
但边界不清晰,记录测量值时默认为5mm。
空洞性病灶
有些病灶在治疗过程中可能发生空洞,空洞病灶应继续测量其最长直径,如果直径总和与患者疗效反应无法对应,则可以提供不同的评估结果。
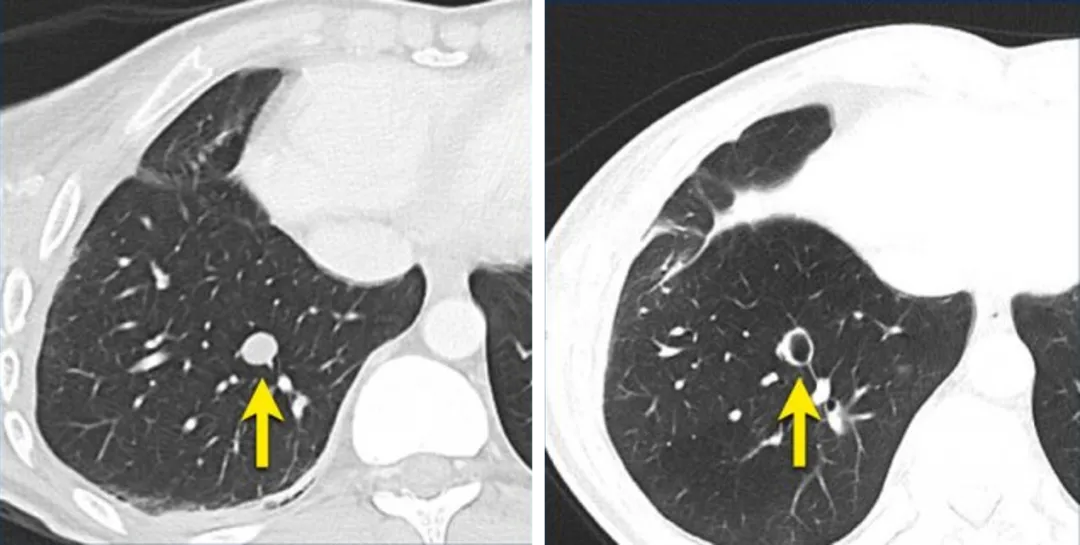
一名32岁男性,患有恶性周围神经鞘瘤并肺转移,CT图像显示治疗后发生了空洞,但病灶大小保持不变,评估时可以在报告中做出备注“肿瘤的实际体积已经减少”。
计算SLD
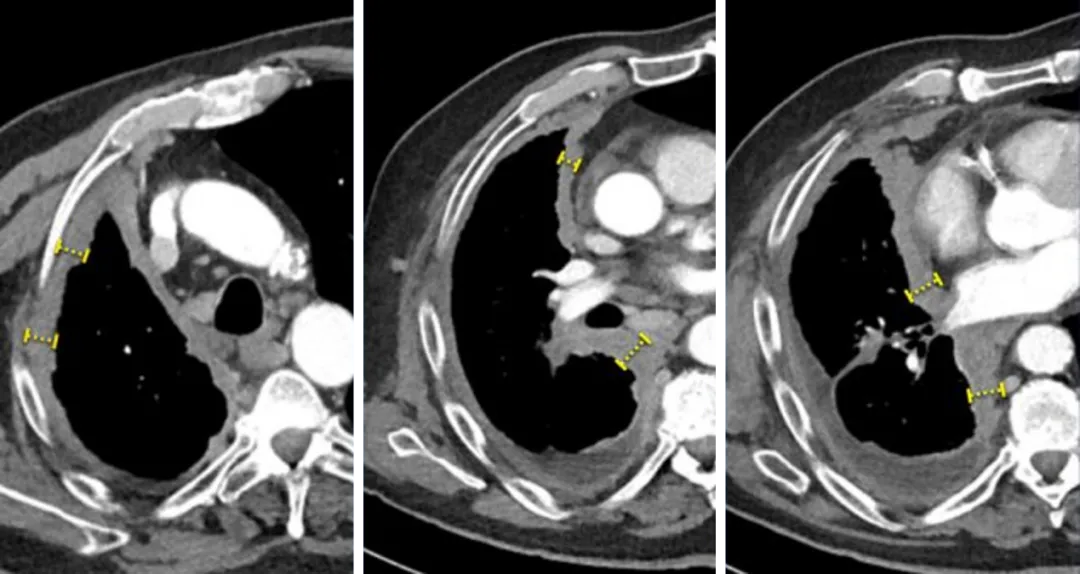
如果在随访期间淋巴结的短轴直径降至15mm以下,仍须测量并计入SLD的计算值中。
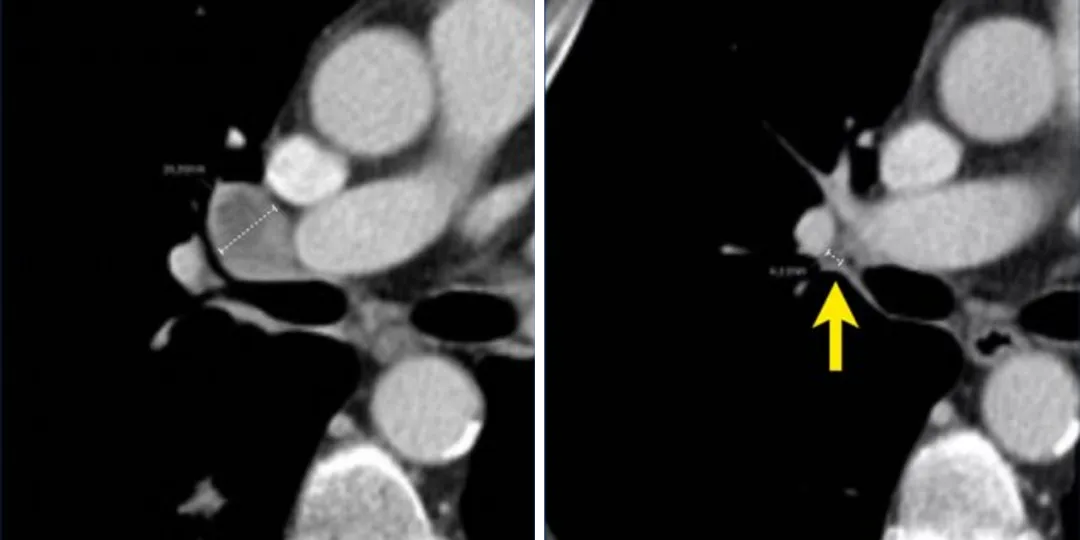
淋巴结靶病灶在基线时最长短径为18mm(左),在后续访视时减小到4mm(右),这时候仍须记录其实际测量数值,并将其计入靶病灶总和中,这样即使后续淋巴结再次出现肿大,我们也不会夸大其进展程度,而且即使淋巴结直径之和不为零,也可以达到完全缓解。
非靶病灶的进展
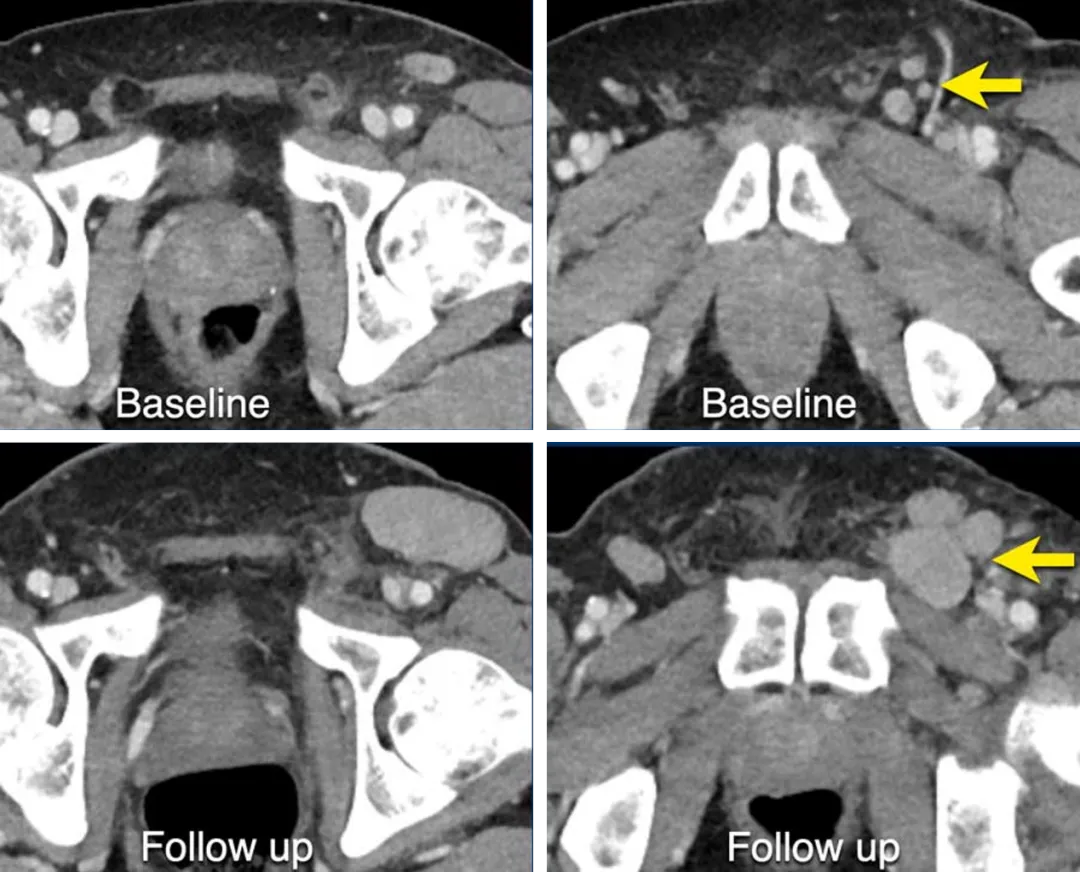
一名61岁男性黑色素瘤患者的CT图像,在基线时,腹股沟淋巴结较小,达不到靶病灶标准,被记录为非靶病灶,
后续随访显示淋巴结转移有明确的进展。
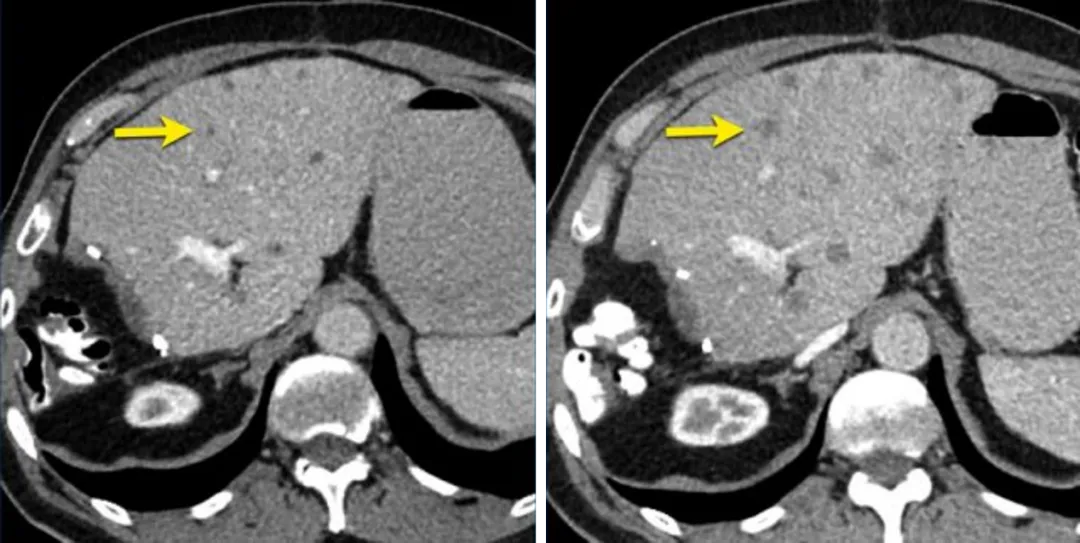
一名73岁男性结直肠癌并肝转移患者,后续随访CT显示肝内非靶病灶发生了进展,
即使其他病变达到PR或CR,该患者依然属于疾病进展。
新病灶
任何新病灶的出现都意味着疾病进展。
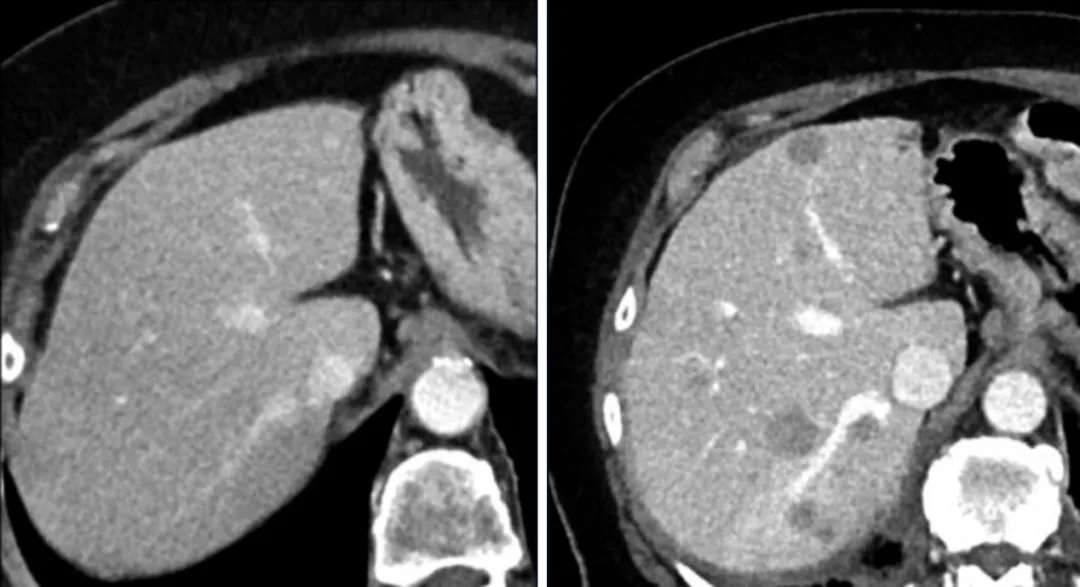
一名81岁女性子宫内膜癌患者,增强C显示基线时肝内没见转移,
在治疗期间发生新的肝转移,这意味着该患者疾病发生了进展。
明确新病灶
任何新的病变都意味着疾病的进展,但并非每个新发现的病变都是真正的新病灶。在溶骨性骨转移中,很难确定随访期间检测到的硬化病变是否真的是新病灶。
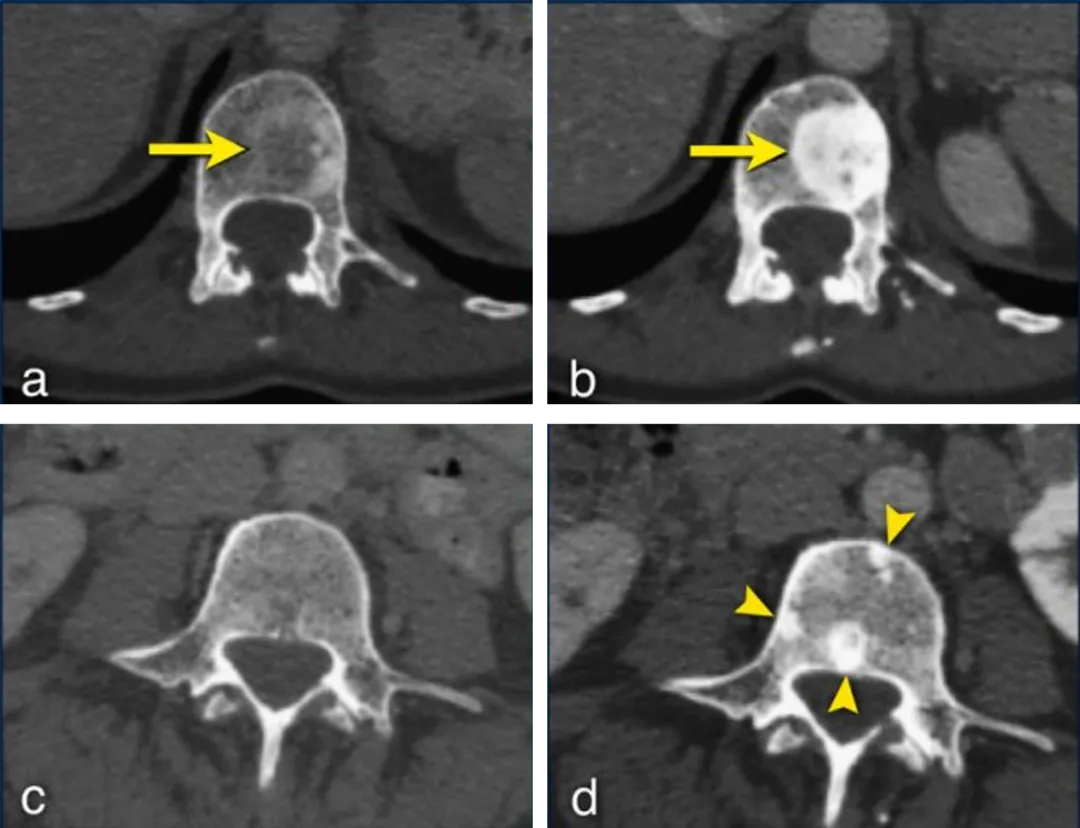
一名50岁的女性,乳腺癌并骨转移,CT图像显示基线期胸椎存在溶骨性病灶(a图黄箭),化疗后,骨病灶大小没有变化,但发生了成骨改变(b),这代表了良好的疗效反应。基线期腰椎扫描未见转移(c),治疗后腰椎出现了“新”硬化病灶(d图黄箭),这通常是基线CT无法识别的小型溶骨性转移,治疗后发生了成骨反应,让它们变得可见,
并不是真正的新病灶。
PET
在评估疾病进展方面,FDG-PET可以作为诊断性CT的补充,特别是在可能出现新病灶的情况下。基线时FDG-PET阴性,随访时FDG-PET阳性,可判定为是基于新病灶的疾病进展。如果在基线时没有FDG-PET检查,则结果取决于当前和以前的CT检查结果。
病灶复发的特殊考虑
在肿瘤随访中,一个病灶消失后再次出现时应该继续测量其最大径,如果上一个访视疾病达到完全缓解(CR),那么可以认为再次出现的病变是疾病进展;如果上一访视评估为部分缓解(PR)或疾病稳定(SD),则应将该病灶的最大径添加到SLD中以计算疗效反应。因为发生这种情况的大多数肿瘤病变并不是真正的消失,而是低于所采用成像方式的检测水平。
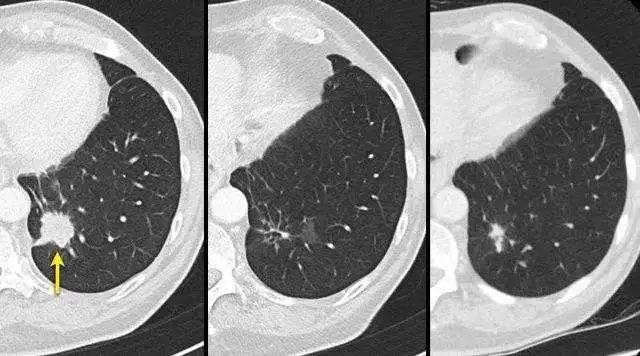
一名72岁男性,食管癌并肺转移的CT图像,基线时肺内病灶(黄箭)在中间访视明显减小到无法准确测量,
后续又增大,此时应对该病灶进行测量并将测量值计入SLD中进行评估。
参考文献:
[1] Eisenhauer EA, Therasse P, Bogaerts J, et al. New response evaluation criteria in solid tumours: revised RECIST guideline (version 1.1). Eur J Cancer 2009;45(2):248-260.
[2] Individual patient data analysis to assess modifications to the RECIST criteria. Bogaerts J, Ford R, Sargent D, et al. Eur J Cancer 2009; 45:248–260.
[3] Fokko Smits, Martijn Dirksen, Ivo Schoots, RECIST 1.1 - and more Response Evaluation Criteria In Solid Tumors, Radiology Department of the Erasmus MC in Rotterdam and the Isala hospital in Zwolle, the Netherlands.
临影医药
上海有临医药科技有限公司全资子公司,是第三方独立医学影像CRO (Independent Review Committee, IRC),为创新药物临床研究提供第三方独立影像评估服务,确保试验结果的客观性和科学性,加速临床试验、注册审批的进程,助力新药上市。
南晓敏 撰写 / 秦维伟 审核